Когда нужен подолог: 10 симптомов, которые нельзя игнорировать
Боль в стопах, вросший ноготь или трещины на пятках — многие привыкли терпеть эти проблемы или справляться с ними самостоятельно. Однако некоторые симптомы сигнализируют о нарушениях, которые требуют помощи подолога: специалиста по здоровью стоп и ногтей. В этой статье мы разобрали 10 распространённых состояний, при которых не стоит откладывать визит к врачу.
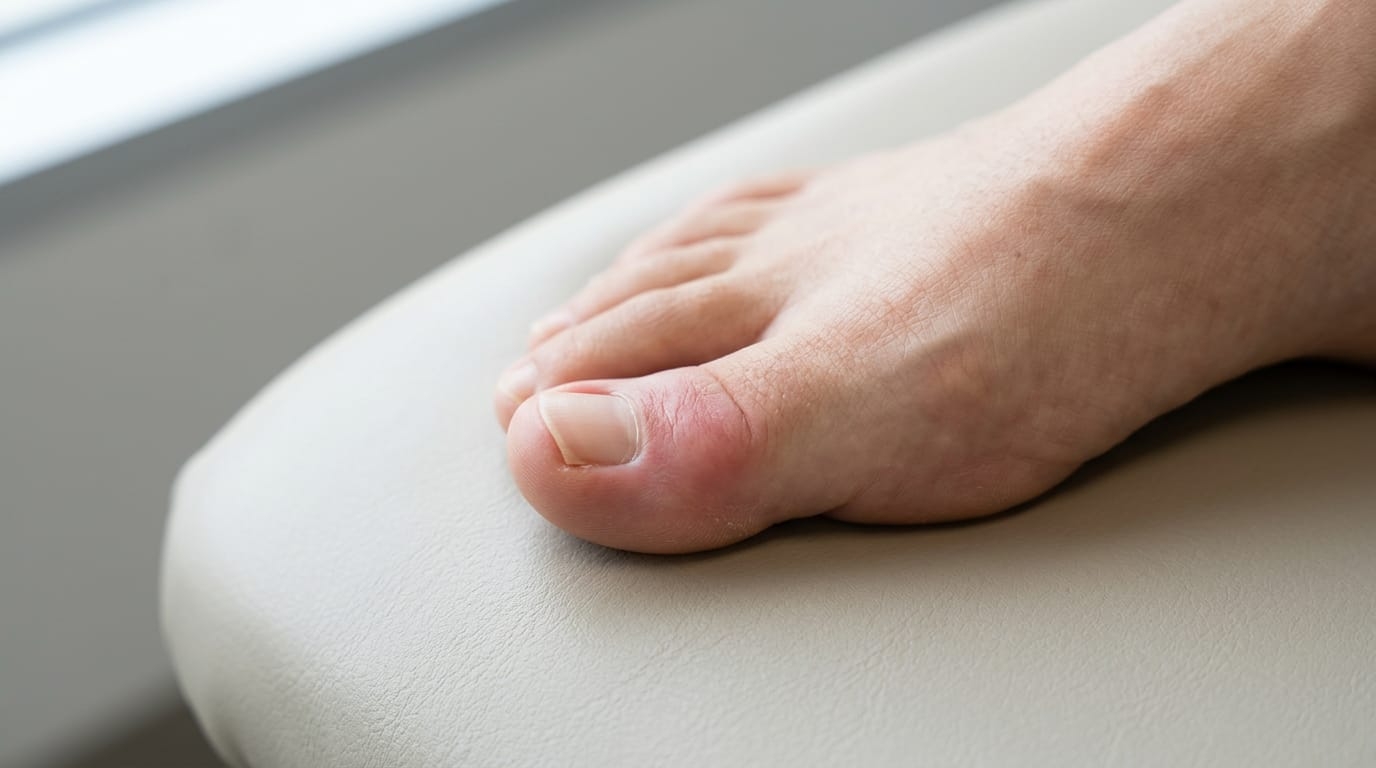
Вросший ноготь: когда домашние меры уже не помогают
Вросший ноготь (онихокриптоз) — одна из самых частых причин обращения к подологу. Край ногтевой пластины врастает в окружающие мягкие ткани, вызывая боль, покраснение и отёк. На начальном этапе многие пытаются справиться самостоятельно: обрезают уголок, распаривают ногу, подкладывают вату. Иногда это даёт временное облегчение — но не устраняет причину.
Домашние меры перестают работать, когда процесс заходит дальше поверхностного дискомфорта. Без правильной коррекции ноготь продолжает врастать глубже, а травмированная кожа становится входными воротами для инфекции.
По данным клинических наблюдений, более 60% пациентов с вросшим ногтём обращаются к специалисту уже на стадии нагноения — когда консервативное лечение значительно сложнее.
Признаки, при которых не стоит откладывать визит:
- Постоянная боль при ходьбе, даже в мягкой обуви
- Покраснение и отёк вокруг ногтя, не проходящие более 2–3 дней
- Появление гноя или мокнущей ранки у края ногтя
- Повторное врастание — ноготь врастает снова после каждой самостоятельной обрезки
- Разрастание кожного валика (гранулёма)
Подолог устраняет вросший ноготь без операции в большинстве случаев: с помощью специальных скоб, пластин или аппаратной коррекции. В клинике Подология такие процедуры проводятся амбулаторно — пациент уходит домой в тот же день и может сразу ходить.
Почему нельзя просто «глубже обрезать» уголок ногтя?
Распространённая ошибка — срезать вросший край как можно глубже, надеясь, что ноготь «вырастет ровно». На практике это приводит к обратному: ноготь отрастает с заострённым краем, который снова травмирует кожу. Каждый такий цикл усугубляет деформацию и повышает риск хронического воспаления. Правильную форму ногтевого края может восстановить только специалист с учётом анатомии пальца.
Особую осторожность следует проявлять людям с сахарным диабетом и нарушениями кровообращения: у них даже небольшое воспаление вокруг ногтя способно быстро перейти в серьёзное осложнение. Специалисты Подологии учитывают сопутствующие заболевания при выборе тактики лечения — это принципиально важно для безопасного результата.
Мозоли и натоптыши: почему уплотнения кожи могут стать хронической проблемой
Мозоли и натоптыши — защитная реакция кожи на постоянное давление или трение. Тело буквально «укрепляет» уязвимые участки, наращивая слой ороговевших клеток. На первый взгляд — ничего страшного. Но именно привычка не обращать на них внимания превращает временный дискомфорт в хроническую проблему.
- Натоптыш
- Диффузное уплотнение кожи на подошве стопы, обычно без чёткой границы, возникающее в зонах наибольшей нагрузки.
- Мозоль
- Локальное ороговение с плотным ядром, которое давит на глубокие слои кожи и нервные окончания, вызывая острую боль при ходьбе.
Ключевое различие — в глубине. Если натоптыш чаще доставляет лишь дискомфорт, то мозоль с твёрдым стержнем (стержневая мозоль) способна причинять сильную боль даже в покое. Самостоятельное срезание или выковыривание стержня — прямой путь к воспалению и инфицированию тканей.
Повторяющиеся мозоли в одном и том же месте — нередко признак нарушения биомеханики стопы: плоскостопия, неправильного распределения нагрузки или деформации пальцев. Устранение только уплотнения без коррекции причины даёт лишь временный эффект.
Когда стоит обратиться к подологу, а не действовать самостоятельно:
- Мозоль или натоптыш появляется на одном и том же месте снова и снова
- Есть стержень — уплотнение с «точкой» в центре и болью при нажатии
- Кожа вокруг уплотнения покраснела, стала тёплой или влажной
- Мозоль мешает нормально ходить или стоять
- Есть сахарный диабет или проблемы с периферическим кровообращением
Подолог удаляет уплотнения аппаратным методом — без порезов, боли и риска занести инфекцию. В клинике Подология после процедуры специалист анализирует причину появления мозолей и при необходимости рекомендует ортопедические стельки или коррекцию нагрузки.
Чем опасны аптечные пластыри и кератолитики при стержневых мозолях?
Пластыри с салициловой кислотой размягчают ороговевший слой, но действуют недифференцированно — вместе с мозолью они повреждают и здоровую кожу вокруг. При стержневой мозоли кислота не достигает корня, а лишь размягчает поверхность, создавая иллюзию лечения. У людей с диабетом или нарушенным кровообращением такие средства могут спровоцировать язву даже при казалось бы небольшом уплотнении.
Специалисты Подологии подчёркивают: регулярный профессиональный уход за стопами — не роскошь, а профилактика. Своевременное удаление уплотнений снижает нагрузку на суставы и предупреждает изменения походки, которые со временем отражаются на коленях и позвоночнике.
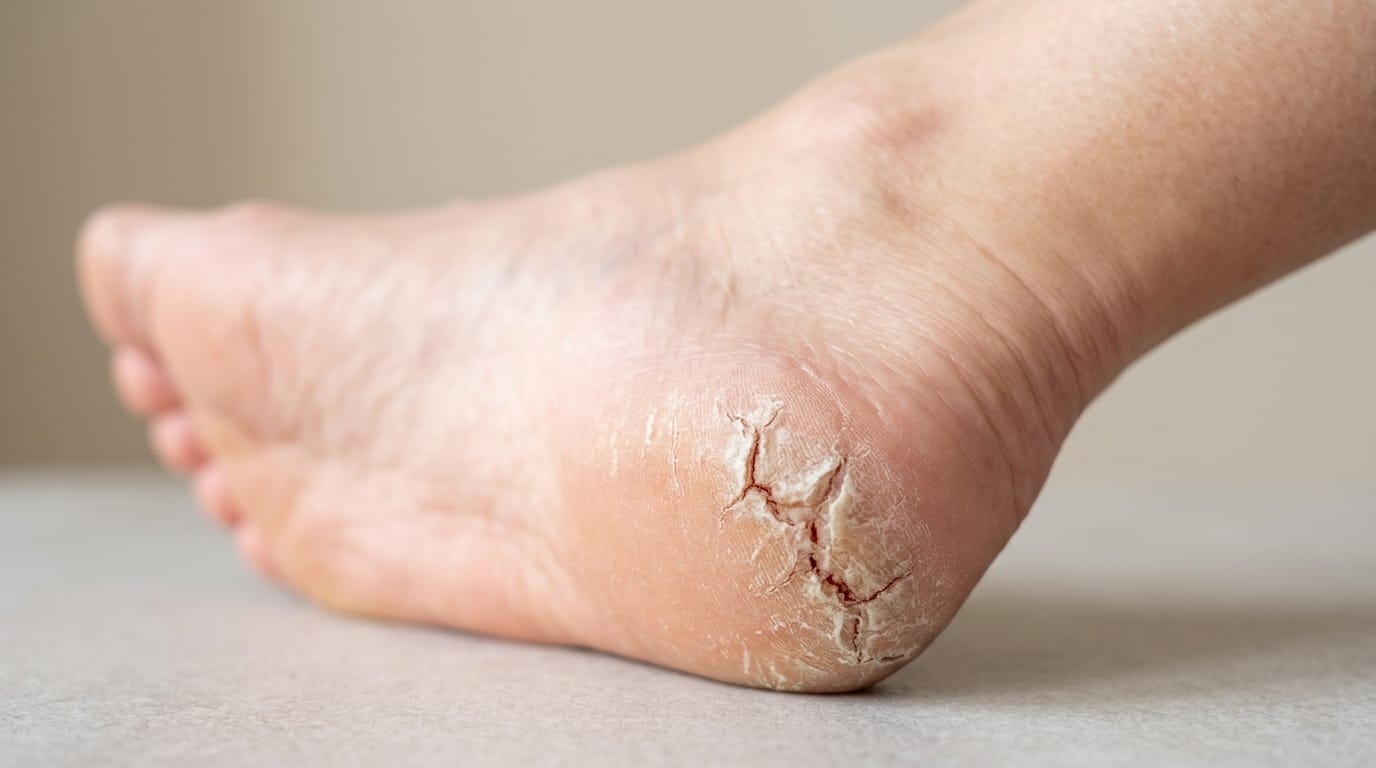
Трещины на пятках: чем опасно игнорировать повреждение кожи
Трещины на пятках — это разрывы ороговевшего слоя кожи, которые возникают при избыточной сухости, утолщении эпидермиса и механической нагрузке. На вид — косметический недостаток. На деле — открытые ворота для инфекции.
Поверхностные трещины причиняют лишь лёгкий дискомфорт и шелушение. Но когда разрыв уходит в более глубокие слои дермы, появляется кровоточивость, жжение и острая боль при каждом шаге. Такие трещины не заживают самостоятельно без правильного ухода.
Глубокие трещины пяток нередко сигнализируют о системных нарушениях: дефиците витаминов A и E, гипотиреозе, сахарном диабете или грибковой инфекции. Лечение только наружными средствами в таких случаях даёт лишь временный эффект.
Факторы, которые ускоряют появление и углубление трещин:
- Хожение босиком по твёрдым поверхностям
- Открытая обувь без поддержки пятки
- Избыточная масса тела — усиливает давление на пяточную зону
- Длительный контакт с водой и моющими средствами
- Недостаточное увлажнение кожи стоп
- Сахарный диабет и заболевания щитовидной железы
Главная опасность глубоких трещин — инфицирование. Бактерии и грибки проникают через повреждённую кожу, провоцируя воспаление, которое может распространиться на более глубокие ткани. У людей с нарушенным иммунитетом или диабетом это особенно опасно.
| Степень трещины | Симптомы | Тактика |
|---|---|---|
| Поверхностная | Шелушение, лёгкий дискомфорт, нет крови | Регулярное увлажнение, пемза, смягчающие кремы |
| Средняя | Боль при нагрузке, редкое покраснение, единичные кровянистые линии | Консультация подолога, аппаратная обработка |
| Глубокая | Постоянная боль, кровотечение, воспаление, риск инфицирования | Срочный визит к подологу, возможно — к дерматологу |
В клинике Подология трещины пяток лечат комплексно: сначала проводят аппаратную обработку — удаляют избыточный ороговевший слой, который мешает заживлению, — затем подбирают уходовые средства и, при необходимости, направляют на анализы для выявления системной причины.
Почему заживляющий крем не всегда помогает при глубоких трещинах?
При выраженном гиперкератозе (утолщении рогового слоя) активные компоненты крема попросту не достигают живых тканей — их блокирует плотный слой мёртвых клеток. Прежде чем наносить любое лечебное или увлажняющее средство, этот слой необходимо профессионально удалить. Иначе эффект от даже дорогого препарата будет минимальным.
Специалисты Подологии рекомендуют не ждать, пока трещина начнёт кровоточить: профилактическая обработка пяток раз в несколько месяцев обходится значительно проще и дешевле, чем лечение инфицированной раны.
Грибок ногтей и кожи стоп: как отличить тревожные признаки
Онихомикоз (грибок ногтей) и микоз стоп — инфекционные заболевания, вызываемые патогенными грибками. Они широко распространены: по различным оценкам, с грибковым поражением стоп сталкивается каждый пятый взрослый. При этом многие годами не подозревают о заражении — или откладывают лечение, считая проблему чисто косметической.
Грибок ногтей — одно из наиболее часто недолечиваемых заболеваний стоп. Без полного курса терапии инфекция возвращается в большинстве случаев, постепенно поражая соседние ногти и кожу.
Сложность в том, что на ранней стадии симптомы легко спутать с обычными изменениями ногтя после травмы или с возрастными изменениями кожи. Понимание характерных признаков помогает не упустить момент, когда лечение ещё относительно простое.
Тревожные признаки грибкового поражения ногтей:
- Пожелтение, побеление или потемнение ногтевой пластины
- Утолщение и крошение ногтя, изменение его структуры
- Отслоение ногтя от ложа без видимой травмы
- Неприятный запах от поражённого ногтя
- Распространение изменений на соседние ногти
Признаки грибкового поражения кожи стоп:
- Шелушение и зуд в межпальцевых складках
- Мокнущие, потрескавшиеся участки кожи между пальцами
- Пузырьки на своде стопы или по краю пятки
- Покраснение с чёткими, слегка приподнятыми краями
- Жжение и усиление зуда после контакта с водой
| Признак | Грибок | Травматическое изменение |
|---|---|---|
| Цвет ногтя | Жёлтый, бурый, белёсый — постепенно нарастает | Тёмный (гематома) — появляется резко после удара |
| Структура | Крошится, расслаивается, утолщается | Целая или с единичным сколом |
| Зуд и запах | Часто присутствует | Как правило, отсутствует |
| Соседние ногти | Постепенно вовлекаются | Не поражены |
Самолечение противогрибковыми препаратами без установленного диагноза нередко приводит к тому, что возбудитель остаётся в ногтевом ложе, а симптомы лишь временно стихают. В клинике Подология перед началом лечения берут соскоб для лабораторного анализа — это позволяет точно определить вид грибка и подобрать эффективный препарат.
Почему грибок ногтей так сложно вылечить самостоятельно?
Ногтевая пластина плохо пропускает большинство наружных антимикотиков — активное вещество просто не достигает грибка, живущего в ногтевом ложе. Аппаратная обработка ногтя (шлифовка, фрезерование поражённого слоя) перед нанесением препарата многократно повышает его эффективность. Именно поэтому схемы лечения, назначенные подологом, работают значительно лучше, чем самостоятельное применение аптечных лаков.
Важно помнить: грибок — заразное заболевание. Он передаётся в общественных банях, бассейнах, через общую обувь. Специалисты Подологии не только лечат уже существующую инфекцию, но и дают конкретные рекомендации по профилактике повторного заражения в быту.
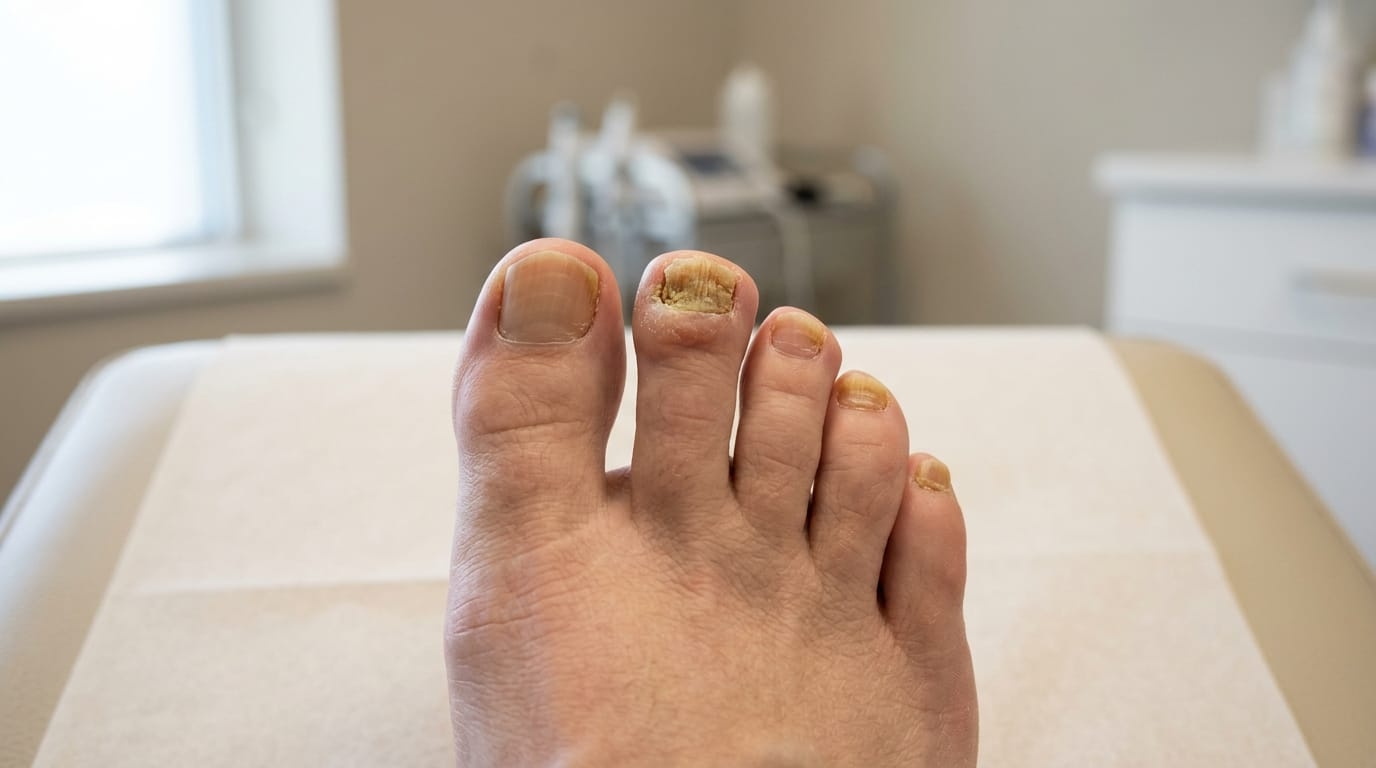
Деформация и утолщение ногтей: о каких нарушениях это может говорить
Изменение формы и толщины ногтевой пластины — один из тех симптомов, который большинство людей списывают на возраст или неудобную обувь. Иногда так и есть. Но нередко деформация ногтя оказывается внешним проявлением нарушений, которые требуют диагностики и лечения.
Онихогрифоз — патологическое утолщение и искривление ногтевой пластины, при котором ноготь приобретает вид когтя. Это состояние чаще встречается у пожилых людей и нередко сопровождается нарушением кровообращения в стопах. Без своевременной коррекции деформированный ноготь начинает давить на соседние пальцы и мягкие ткани, вызывая боль и воспаление.
Причины деформации и утолщения ногтей разнообразны, и установить точную из них без осмотра специалиста затруднительно. Подробнее о диагностике и лечении деформаций ногтей можно узнать на сайте https://podologiya.clinic — там собрана актуальная информация о подологических услугах.
Наиболее распространённые причины деформации ногтей:
- Грибковое поражение — ноготь утолщается, крошится, меняет цвет
- Хроническая травма от тесной обуви или спортивных нагрузок
- Псориаз — характерны точечные вдавления и отслоение пластины
- Нарушение периферического кровообращения
- Дефицит железа, цинка или биотина
- Онихогрифоз как самостоятельное возрастное изменение
Изменение формы ногтей может быть одним из ранних признаков системных заболеваний — в том числе псориаза, анемии, патологий щитовидной железы и сердечно-сосудистой системы. В ряде случаев именно подолог первым замечает симптомы, требующие обследования у других специалистов.
| Изменение ногтя | Возможная причина |
|---|---|
| Утолщение + жёлтый цвет + крошение | Грибковая инфекция (онихомикоз) |
| Коготь-образная деформация | Онихогрифоз, нарушение кровообращения |
| Точечные вдавления + отслоение | Псориаз ногтей |
| Ложкообразная вогнутость | Дефицит железа (койлонихия) |
| Поперечные борозды | Перенесённые тяжёлые заболевания, стресс |
В клинике Подология при обращении с деформацией ногтей сначала проводят осмотр и при необходимости назначают анализы — чтобы исключить инфекционную природу изменений и выявить системные факторы. Это принципиально важно: лечить следствие без устранения причины бессмысленно.
Можно ли самостоятельно обрезать сильно утолщённый или деформированный ноготь?
Попытка самостоятельно обрезать онихогрифозный или сильно утолщённый ноготь чревата травмой кожи под пластиной и последующим воспалением. Такие ногти обрабатываются только аппаратным методом — с постепенным фрезерованием утолщённого слоя. Кроме того, резкое укорочение деформированного ногтя нередко усиливает давление на ногтевое ложе. Специалист делает это поэтапно и безопасно.
Специалисты Подологии подчёркивают: регулярный профессиональный уход особенно важен для пожилых людей, у которых ограничена подвижность и снижена чувствительность стоп — самостоятельный уход за ногтями в таких случаях становится физически затруднённым и небезопасным.
Отслоение ногтя после травмы или нагрузки: нужен ли подолог
Онихолизис — отслоение ногтевой пластины от ложа — может возникнуть как после разовой травмы (удар, защемление), так и вследствие хронической нагрузки. Бегуны, люди, проводящие весь день на ногах, и те, кто носит тесную обувь, сталкиваются с этим регулярно. Многие считают, что ноготь «просто слезет и вырастет новый» — и в этом кроется главная ошибка.
Между отслоившейся пластиной и ложем образуется пространство, которое становится идеальной средой для размножения бактерий и грибков. Без защиты ногтевое ложе остаётся уязвимым: любое механическое воздействие может привести к воспалению, а присоединившаяся инфекция — существенно осложнить и замедлить отрастание нового ногтя.
У спортсменов-бегунов травматический онихолизис большого пальца стопы встречается настолько часто, что получил неофициальное название «ноготь марафонца». Без коррекции обуви и техники бега проблема возвращается снова при каждой подготовке к соревнованиям.
Ситуации, в которых стоит обратиться к подологу, а не ждать самостоятельного заживления:
- Ноготь отслоился более чем на треть площади
- Под пластиной есть потемнение, гной или неприятный запах
- Кожа вокруг ногтя покраснела и отекла
- Отслоение повторяется на одном и том же пальце
- Есть боль в покое, а не только при нажатии
- Пациент — диабетик или имеет нарушения кровообращения
Подолог оценит степень повреждения, при необходимости аккуратно удалит отслоившуюся часть пластины и обработает ногтевое ложе, чтобы предотвратить инфицирование. В клинике Подология такую процедуру проводят безболезненно и с соблюдением всех норм асептики — без риска дополнительной травмы.
Нужно ли самостоятельно отрывать отслоившийся ноготь?
Категорически нет. Резкое удаление даже частично отслоившейся пластины травмирует ногтевое ложе и может спровоцировать кровотечение и инфекцию. Правильная тактика — аккуратно подстричь свободный край до зоны прикрепления, наложить защитную повязку и обратиться к специалисту. Самостоятельное «дёргание» ногтя нередко приводит к повреждению матрикса — зоны роста, от которой зависит качество нового ногтя.
Помимо лечения острой ситуации, специалисты Подологии помогают разобраться в причине повторяющегося онихолизиса: подбирают рекомендации по обуви, оценивают постановку стопы и при необходимости направляют к ортопеду для коррекции нагрузки.

Боль и дискомфорт при ходьбе: как проблемы стоп отражаются на повседневной жизни
Стопа — фундамент всего опорно-двигательного аппарата. Когда она болит, человек инстинктивно меняет походку: переносит нагрузку на здоровую сторону, начинает прихрамывать, избегает долгой ходьбы. Поначалу это кажется мелочью — но именно так формируются нарушения, которые со временем затрагивают колени, тазобедренные суставы и позвоночник.
Исследования в области биомеханики показывают: даже незначительное изменение постановки стопы из-за боли увеличивает нагрузку на коленный сустав на 15–20%. При хронической боли в стопе компенсаторные изменения походки нередко становятся причиной болей в спине и бёдрах уже через несколько месяцев.
Боль при ходьбе — не самостоятельный диагноз, а симптом. За ним могут стоять совершенно разные состояния: вросший ноготь, стержневая мозоль, подошвенный фасциит, деформация пальцев или воспаление мягких тканей. Точно установить причину можно только при осмотре.
На какие болевые сигналы стоп стоит обратить особое внимание:
- Боль в пятке при первых шагах утром — возможный признак подошвенного фасциита
- Жжение и онемение под пальцами — может указывать на неврому Мортона
- Боль в области поперечного свода при длительной ходьбе — признак поперечного плоскостопия
- Локальная острая боль под конкретным пальцем — характерна для стержневой мозоли
- Боль по краю большого пальца с покраснением и отёком — возможная бурсит или вальгусная деформация
- Подошвенный фасциит
- Воспаление плантарной фасции — плотной соединительнотканной полосы, поддерживающей свод стопы. Проявляется острой болью в пятке, особенно при первых шагах после сна или длительного сидения.
- Неврома Мортона
- Утолщение нерва между плюсневыми костями, чаще между третьим и четвёртым пальцами. Вызывает жжение, онемение и ощущение «камешка» в обуви.
Важно понимать: подолог занимается не только ногтями и кожей, но и функциональными проблемами стопы. В клинике Подология оценивают биомеханику ходьбы, распределение нагрузки и при необходимости рекомендуют изготовление индивидуальных ортопедических стелек — это один из наиболее эффективных способов снять хроническую боль без медикаментов.
Когда боль в стопе требует не подолога, а хирурга или невролога?
Если боль сопровождается онемением или покалыванием, распространяющимся выше стопы — в голень или бедро, — это повод для неврологической консультации. Резкая боль после травмы с отёком и невозможностью наступить на ногу требует исключения перелома — нужна травматология. Подолог в таких случаях корректно направит к нужному специалисту, не затягивая с диагностикой.
Специалисты Подологии нередко становятся первыми, кто замечает изменения, выходящие за рамки подологического профиля, и своевременно направляют пациента к смежным врачам — ортопеду, неврологу или эндокринологу. Такой подход позволяет не упустить важные симптомы на ранней стадии.
Сухость, шелушение и зуд: когда это не просто косметический дефект
Сухая кожа стоп — явление настолько привычное, что большинство людей просто наносят питательный крем и забывают об этом. Однако ксероз кожи стоп (патологическая сухость) и сопровождающие его шелушение и зуд могут сигнализировать о состояниях, которые требуют не косметического, а медицинского подхода.
Ключевой вопрос не «насколько сухая кожа», а «почему она такая». Если увлажняющий крем не даёт стойкого результата, а симптомы возвращаются снова и снова — это повод разобраться глубже.
Хроническая сухость кожи стоп в сочетании с зудом является одним из ранних симптомов микоза стоп примерно в 30% случаев. Нередко пациенты месяцами используют увлажняющие средства, не подозревая о грибковой природе проблемы.
Возможные причины стойкой сухости, шелушения и зуда на стопах:
- Микоз стоп — грибковая инфекция, особенно активная в межпальцевых складках
- Псориаз — бляшки с серебристым шелушением могут локализоваться на подошвах
- Экзема стоп — хроническое воспаление кожи, часто с мокнутием и трещинами
- Аллергический контактный дерматит — реакция на материал обуви, носки или косметику
- Гипотиреоз и сахарный диабет — нарушают работу сальных и потовых желёз кожи
- Дефицит витаминов A, E, омега-3 жирных кислот
| Симптом | На что может указывать |
|---|---|
| Шелушение между пальцами + зуд | Микоз стоп |
| Плотные бляшки с белыми чешуйками на подошве | Псориаз |
| Мокнущие участки + зуд + покраснение | Экзема, аллергический дерматит |
| Диффузная сухость + трещины без зуда | Ксероз, гипотиреоз, дефицит витаминов |
| Зуд усиливается ночью | Чесотка (требует дерматолога) |
Отдельного внимания заслуживает аллергический контактный дерматит: его нередко провоцируют красители и клей в обуви, резина носков, а также компоненты некоторых кремов для ног. Симптомы появляются не сразу, а спустя 24–72 часа после контакта с аллергеном — что существенно затрудняет самостоятельную диагностику.
В клинике Подология при жалобах на хроническую сухость и зуд проводят дифференциальную диагностику: осматривают кожу, при необходимости берут соскоб на грибок и направляют к дерматологу или эндокринологу, если симптомы указывают на системное заболевание.
Почему зуд стоп усиливается после душа или в тепле?
Тёплая влажная среда активирует грибковые споры и усиливает воспалительную реакцию кожи — именно поэтому зуд при микозе резко нарастает после душа или в жаркую погоду. При экземе тепло расширяет сосуды и усиливает медиаторы воспаления, что также провоцирует зуд. Если этот паттерн характерен для вас — он важен для диагностики: обязательно сообщите об этом специалисту на приёме.
Специалисты Подологии обращают внимание: самостоятельное применение кортикостероидных кремов при зуде без диагноза — распространённая ошибка. При грибковой инфекции такие средства временно снимают зуд, но подавляют местный иммунитет и создают условия для активного роста грибка. В результате симптомы возвращаются с новой силой.
Диабетическая стопа и другие состояния, требующие особого ухода
Существует ряд заболеваний, при которых уход за стопами перестаёт быть просто гигиенической процедурой и становится частью медицинской профилактики. Прежде всего это касается синдрома диабетической стопы — одного из наиболее серьёзных осложнений сахарного диабета, при котором даже незначительные повреждения кожи могут приводить к тяжёлым последствиям.
По данным Международной федерации диабета, каждые 20 секунд в мире происходит ампутация нижней конечности, связанная с диабетом. При этом до 85% таких ампутаций можно предотвратить при своевременном и правильном уходе за стопами.
При диабете поражаются нервы (диабетическая нейропатия) и сосуды стоп. Нейропатия снижает чувствительность: человек попросту не ощущает мозоли, трещины, натёртости и мелкие порезы. Рана, которую здоровый человек заметит сразу, у диабетика может оставаться незамеченной днями — и за это время успеть инфицироваться.
Состояния, при которых регулярный уход подолога особенно важен:
- Сахарный диабет — снижение чувствительности и нарушение кровоснабжения стоп
- Хроническая венозная недостаточность — отёки, трофические изменения кожи, риск язв
- Облитерирующий атеросклероз сосудов нижних конечностей — нарушение кровотока, плохое заживление ран
- Онкологические заболевания и химиотерапия — снижение иммунитета, хрупкость ногтей и кожи
- Ожирение — избыточная нагрузка на стопы, склонность к мозолям и деформациям
- Пожилой возраст — снижение эластичности кожи, ограниченная подвижность, трудности с самостоятельным уходом
- Диабетическая нейропатия
- Поражение периферических нервов при длительном течении сахарного диабета. Проявляется снижением болевой, температурной и тактильной чувствительности стоп — человек не чувствует боли от травм и повреждений.
- Трофическая язва
- Длительно незаживающий дефект кожи и подлежащих тканей, возникающий на фоне нарушения кровообращения или иннервации. Требует специализированного лечения.
Для пациентов из групп риска визит к подологу — это не разовая процедура, а регулярная необходимость. В клинике Подология разработан специальный протокол работы с диабетической стопой: щадящая аппаратная обработка, контроль состояния кожи и ногтей, рекомендации по уходу в домашних условиях и выбору обуви.
Какие процедуры категорически запрещены при диабете и сосудистых нарушениях?
При диабете и хронической венозной недостаточности противопоказаны: распаривание стоп в горячей воде (из-за риска ожога при сниженной чувствительности и ухудшения венозного оттока), срезание мозолей лезвием или ножницами, использование кератолитических пластырей с салициловой кислотой без назначения врача, а также педикюр у мастеров без специальной подготовки по работе с диабетической стопой. Все манипуляции должны проводиться только специально обученным подологом.
Специалисты Подологии проходят подготовку по работе с пациентами из групп медицинского риска — это принципиально отличает подологическую клинику от косметического педикюрного кабинета. При наличии диабета или сосудистых нарушений выбор места для ухода за стопами имеет прямое значение для безопасности.
Какие симптомы требуют записи к подологу в ближайшее время
Многие проблемы со стопами и ногтями начинаются незаметно — с лёгкого дискомфорта, небольшого изменения цвета ногтя или сухости кожи, которая «всегда была». Но именно на ранней стадии лечение оказывается наиболее простым, быстрым и наименее затратным. Ждать, пока «само пройдёт», — стратегия, которая в большинстве случаев только усугубляет ситуацию.
Ниже — симптомы, при которых запись к подологу не стоит откладывать на потом. Это не повод для паники, но повод действовать в ближайшие дни, а не месяцы.
Записаться к подологу в ближайшее время стоит, если:
- Вросший ноготь не проходит более недели, есть покраснение или выделения
- Ноготь изменил цвет, начал крошиться или утолщаться без видимой причины
- Мозоль или натоптыш появляется на одном месте снова после каждого удаления
- Трещины на пятках кровоточат или не заживают дольше 1–2 недель
- Есть зуд, шелушение или мокнутие в межпальцевых складках
- Ноготь отслоился частично или полностью после травмы или нагрузки
- Боль при ходьбе не проходит после смены обуви и отдыха
- Деформация пальцев или стопы начала прогрессировать
Обратиться к подологу как можно скорее — в течение 1–2 дней — необходимо при:
- Гнойном воспалении вокруг ногтя или в области стопы
- Резком нарастании боли, отёка и покраснения
- Открытой незаживающей ране на фоне сахарного диабета или сосудистых нарушений
- Потемнении ногтя без предшествующей травмы (для исключения меланомы)
Своевременное обращение к подологу при первых признаках грибка ногтей сокращает длительность лечения в среднем вдвое по сравнению с запущенными случаями. Аналогичная закономерность прослеживается при вросшем ногте, трещинах пяток и деформациях стопы.
| Симптом | Срочность обращения |
|---|---|
| Изменение цвета и структуры ногтя | В течение 1–2 недель |
| Повторяющийся вросший ноготь без нагноения | В течение недели |
| Вросший ноготь с гноем или воспалением | В течение 1–2 дней |
| Незаживающая трещина или рана при диабете | Немедленно |
| Хроническая боль при ходьбе | В течение 1–2 недель |
| Зуд и шелушение между пальцами | В течение недели |
Если вы не уверены, нужен ли вам подолог в конкретной ситуации, — это само по себе повод проконсультироваться. В клинике Подология можно получить первичную консультацию, на которой специалист оценит состояние стоп и ногтей и чётко скажет, требуется ли лечение, профилактика или достаточно домашнего ухода.
Как часто здоровому человеку нужно посещать подолога?
При отсутствии хронических заболеваний и жалоб профилактический визит к подологу рекомендуется 1–2 раза в год. Людям с диабетом, венозной недостаточностью или склонностью к грибковым инфекциям — каждые 2–3 месяца. Регулярный осмотр позволяет выявить изменения на самой ранней стадии, когда лечение занимает минимум времени и средств.
Специалисты Подологии напоминают: здоровье стоп напрямую влияет на качество жизни — на способность активно двигаться, заниматься спортом, работать и просто ходить без боли. Не откладывайте визит, если что-то вас беспокоит: большинство подологических проблем решаются значительно проще, чем кажется.
Стопы не прощают долгого ожидания
Большинство проблем, описанных в этой статье, объединяет одна закономерность: чем раньше человек обращается к подологу, тем проще, быстрее и дешевле решается проблема. Вросший ноготь, грибок, трещины, деформации — всё это хорошо поддаётся коррекции на начальной стадии и значительно сложнее лечится в запущенном состоянии. Боль при ходьбе, изменения ногтей или хроническая сухость кожи — не мелочи, которые можно игнорировать, а сигналы, заслуживающие внимания специалиста. Особенно это важно для людей с сахарным диабетом, сосудистыми нарушениями и сниженным иммунитетом — для них своевременный уход за стопами является частью медицинской профилактики, а не косметической процедурой. Берегите здоровье стоп — оно напрямую определяет качество вашей повседневной жизни.
Если вы узнали в этой статье свои симптомы — не откладывайте: запишитесь на консультацию к подологу и получите точный ответ о состоянии ваших стоп и ногтей.
Об авторе: Шишкина Марина Александровна - специалист с квалификацией дерматолога, миколога и детского подолога. Профессионально занимается диагностикой и лечением дерматологических заболеваний, грибковых поражений кожи и ногтей, а также подологической помощью детям. Применяет современные методики диагностики и терапии для эффективного решения проблем со здоровьем стоп и кожных покровов.
Источник: TopClimat.ru


